Laminectomie lombaire avec arthrodèse pour spondylolisthesis dégénératif
Fiche réalisée à partir de la fiche d'information de la SFCR
QU’EST CE QU’UN CANAL LOMBAIRE ETROIT ?
La colonne vertébrale (ou rachis) est constituée de vertèbres au milieu desquelles se trouve un canal : le canal rachidien. Celui-ci contient la moelle épinière et les nerfs. Au niveau lombaire, la moelle épinière s’arrête et le canal ne contient plus que les nerfs de la « queue de cheval » qui s’occupent des membres inférieurs et du périnée.
Ce canal est généralement assez large pour contenir sans problème toutes les racines nerveuses. Selon la constitution du patient ou bien à cause de phénomènes d’usure naturelle (arthrose), un rétrécissement du canal rachidien (sténose canalaire lombaire ou canal lombaire rétréci) peut survenir.
Ce rétrécissement, ou « sténose » du canal rachidien va entraîner une compression des éléments nerveux contenus dans le canal rachidien et être à l’origine des signes suivants :
- Difficultés à la marche : typiquement au début de la marche tout est normal puis progressivement s’installent des douleurs, une sensation de faiblesse des membres inférieurs, des sensations d’engourdissement, de fourmillement, de picotement des jambes ; l’ensemble de ces signes vont plus ou moins rapidement imposer l’arrêt de la marche.
- Puis, progressivement, avec le repos, ces sensations disparaissent, les douleurs s’apaisent permettant ainsi de reprendre la marche, mais elles réapparaîtront ensuite après le même délai de marche (c’est la claudication neurogène intermittente).
- Douleurs des membres inférieurs (sciatique) survenant soit au repos soit à l’effort.
- La survenue d’une paralysie plus ou moins importante des membres inférieurs ou des fonctions sphinctériennes est théoriquement possible mais rare.
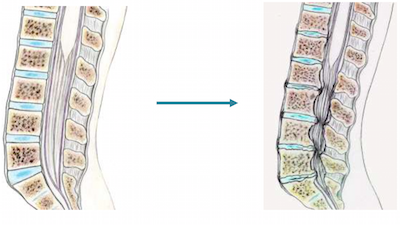
QU’EST CE QU’UN SPONDYLOLISTHESIS DEGENERATIF ? - et comment aggrave-t-il la sténose lombaire...
On parle de Spondylolisthesis quand on observe sur les radiographies un glissement entre les vertèbres. Il s'agit plus fréquemment d'un Antelisthesis, c'est à dire un glissement vers l'avant de la vertèbre du dessus par rapport à la vertèbre du dessous.
Il éxiste trois grands types de spondylolisthesis : Les formes par lyses isthmiques, les formes dysplasiques, et les formes dégénratives qui sont les formes qui nous interessent dans ce cas
- Le spondylolisthesis par lyse isthmique : Le glissement des vertèbres est du à une fracture spontanée des "isthmes" (une zone située à l'arrière des vertèbres. Dans ce cas, il n'y a pas de réduction de calibre du canal rachidien, car l'arc popstérieur de la vertèbre reste en arrière, et le corps vertébral glisse en avant, élargissant ainsi le canal vertébral.
- Les spondylolisthesis dysplasiques : Il n'y a pas de fracture, mais une déformation des isthmes. La encore, le canal est élargi
- Et enfin le spondylolisthesis dégénratif. Dans cette forme, le glissement vertébral est du à une instabilité du disque et des articulations postérieures. Cette instabilité génère un glissement de la vertèbre sus-jacente, à cause des sollicitations répétées du poids du corps. Ce glissement va majorer la compression nerveuse en position debout, car les strucures osseuses et nerveuses vont se "téléscoper" en réalisant un effet coupe cigare.
En cas de présence d'un canal lombaire étroit sur le scanner ou l'IRM, on demande donc systématiquement des radiographies en position debout, ainsi que des radiographies "dynamiques" permettant de démasquer un spondylolisthésis dégénératif qui ne serait pas visible en position couchée
EVOLUTION ET TRAITEMENTS MEDICAUX
Seule l’intervention chirurgicale permet d’élargir le diamètre du canal rachidien. Les symptômes peuvent toutefois être atténuées par un traitement médical conservateur : antalgiques, anti-inflammatoires, infiltrations, associés ou non à une rééducation (kinésithérapie, physiothérapie, etc...).
Le glissement du spondylolisthesis dégénératif va fréquemment se stabiliser avec le temps. Ce type de spondylolisthesis reste donc fréquemment de bas grade (1 ou 2), c'est à dire un déplacement modérément important.
L’élément déterminant pour décider d’une intervention est donc la tolérance à cette situation.
Il n’y a pas d’inconvénient majeur à attendre, le risque de paralysie est rare et le fait de différer la chirurgie ne modifiera pas le résultat attendu. Une intervention est envisagée quand le patient a eu un traitement médical complet.
Il n’y a pas urgence à opérer en dehors des cas suivants :
- Déficit moteur (sciatique paralysante),
- Douleur intolérable non soulagée par les morphiniques (sciatique hyperalgique),
- Syndrome de la queue-de-cheval (troubles périnéaux, dysfonctionnements sphinctériens en particulier urinaires)
COMMENT SE DEROULE LA CHIRURGIE ?
Le but de l'opération est avant tout de décomprimer les structures nerveuses, mais doit impérativement être accompagné d'une stabilisation du disqus instable, au niveau du spondylolisthesis.
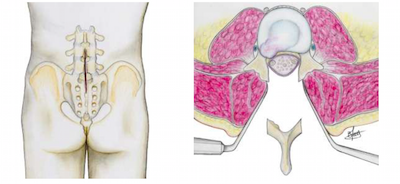
Pour lever la compression des éléments nerveux, il faut supprimer une partie des tissus qui obstruent le canal (formations osseuses, surfaces articulaires, ligaments, voire parties des disques intervertébraux).
- L’intervention se fera sous anesthésie générale. L’anesthésiste vous en précisera les modalités et les risques. La plupart du temps cette intervention se pratique sur le ventre ou en position genou fléchi. Une sonde urinaire est généralement mise en place dès le début de l’anesthésie. Un court examen radiologique, pratiqué sur la table d’opération, permet de localiser la partie du canal rachidien rétrécie et de déterminer précisément l’emplacement de l’incision cutanée.
- L’incision cutanée se fait dans le dos, la longueur de celle ci dépend du nombre d’étages à opérer, de la nécessité de fixer ou non les vertèbres. Une fois les tissus incisés, le chirurgien écarte les muscles du dos de part et d’autre pour avoir accès au canal. Les actes chirurgicaux peuvent ensuite être différents selon le type de sténose. En fonction, du diagnostic, de l’examen clinique et des résultats radiographiques, l’opération va consister à ôter des fragments d’os ou d’articulation, des tissus ligamentaires ou une hernie discale. Chaque cas étant différent, les modalités précises de l’intervention vous seront précisées par votre chirurgien.
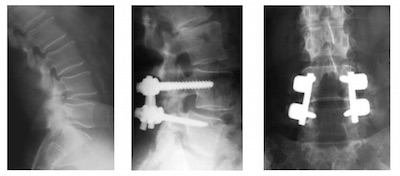
- Une fois effectuée la libération des éléments nerveux, il est nécessaire de fusionner ("souder") les vertèbres du spondylolisthesis. Ce geste, en langage chirurgical, est dénommé arthrodèse. En pratique, des vis sont isérées dans la vertèbre du haut, et dans la vertèbre du bas. Ces vis sont connectées par des tiges. L'os qui a été retiré lors du temps de laminectomie est alors repositionné entre les parties arrière des vertèbres pour réaliser une greffe osseuse et permettre ainsi une consolidation durable du montage. (on parle de greffe postero-latérale
- Parfois, on peut compléter durant la mêm intervention cette greffe postérieure par une greffe antérieure dans l'epace discal. On parle alors de greffe "intersomatique". Cette greffe est maintenue en place par un petit boitier que l'on appelle une "cage"
- Parfois l’existence d’un glissement (spondylolisthesis) sur plusieurs niveaux ou un antécédent de chirurgie lombaire va nécessiter la réalisation d’une arthrodèse de plusieurs étages voir de geste plus compliqués (chirurgie antérieure complémentaire, geste de correction, ostéotomie, etc...) dont les conséquences seront expliquées par le chirurgien.
QUELLES SONT LES SUITES DE L’INTERVENTION ?
Après l’intervention, vous ressentirez des douleurs désagréables dans la région opérée et dans le dos. Elles seront, en règle générale, très bien soulagées par la prise d’antalgiques
- Des difficultés à uriner apparaissent fréquemment dans les premières 24 heures après l’opération (lorsqu’une sonde urinaire n’a pas été mise en place initialement). La vessie doit alors être vidée à l’aide d’une sonde vésicale. Des ballonnements intestinaux désagréables peuvent également survenir.
- En règle générale dès le lendemain de l’intervention vous aurez la possibilité de vous lever. Plus vite vous regagnerez votre autonomie, plus vite les douleurs postopératoires et les troubles du transit disparaitront. Il est très important de vous mobiliser rapidement.
- Le plus important est probablement de bien respecter les consignes de mobilisation et d’utilisation de votre dos qui vous serons enseignées.
Après une arthrodèse lombaire, il y a un certain nombre de consignes qui doivent être impérativement respectées. En effet, l'objectif de l'intervention étant de fixer les vertèbres en lordose (cambrées vers l'arrière), il faut limiter les positions qui ont tendance à diminuer la lordose.
La position assise est donc en général interdite pendant 30 à 45 jours après la chirurgie.
De même une ceinture lobaire ou un corset semi-rigide (coutil) sont en règle général mis en place si une arthrodèse est programmée.
QUELS SONT LES RESULTATS ESCOMPTES ?
L’objectif essentiel de l’intervention va être de contrôler les signes relatifs à la compression des nerfs dans le canal rachidien. Ainsi l’intervention va être très active sur les troubles de la marche, les douleurs des membres inférieurs, les sensations d’engourdissement de fourmillements et de picotements des membres inférieurs à la marche.
Le traitement chirurgical est en revanche peu actif sur la lombalgie (douleurs du bas du dos). Il n’est jamais possible d’assurer que des troubles sensitifs objectifs (diminution de la sensibilité, zone d’hypersensibilité) ou moteurs (paralysie plus ou moins importante d’un groupe musculaire du membre inférieur) disparaîtront complètement : la racine nerveuse peut avoir été comprimée trop longtemps et avoir été abîmée. Il en sera de même d’éventuels troubles sphinctériens (perte des fonctions urinaires ou anales).
Enfin il faut savoir qu’en cas de paralysie préopératoire les récupérations, si elles surviennent, sont très lentes, sur plusieurs mois. Les lésions responsables d’une sténose du canal rachidien étant dégénératives, c'est-à-dire secondaire au vieillissement de la colonne vertébrale, elles seront toujours susceptibles de réapparaître plusieurs années après l’intervention, nécessitant parfois de recourir de nouveau à un traitement voire à une opération.
QUELS SONT LES RISQUES ENCOURUS ?
La chirurgie a ses limites, elle ne permet jamais de refaire aucun organe, aucune articulation, à l’identique de la nature ; d’inévitables séquelles (ne serait-ce que cicatricielles), le plus souvent mineures, doivent être acceptées en contrepartie du bénéficie obtenu ; un résultat n’est jamais garanti d’avance, même avec les techniques les plus éprouvées et les plus fiables.
L’anesthésie, qu’elle soit générale, péri-durale, locorégionale ou locale, comporte ses propres risques. Les médecins anesthésistes vous donneront toutes les explications nécessaires lors des consultations préopératoires.
Les complications les plus fréquentes et les plus graves pouvant survenir suite à l’intervention envisagée sont:
- L
- ’échec de l’intervention réalisée, l’infection, l’hématome, la désunion cicatricielle, le retard ou trouble de cicatrisation, la nécrose cutanée, la cicatrice disgracieuse ou douloureuse.
- La survenue d’une phlébite, d’une embolie pulmonaire, d’une compression vasculaire, nerveuse ou oculaire (n’entraînant que très exceptionnellement une cécité)
- La survenue d’une paralysie, d’une rupture ou défaillance d’implant ou de matériel d’ostéosynthèse, retard de consolidation, pseudarthrose, ...etc.
- La plupart de ces complications guérissent parfois avec des séquelles, d’autres nécessitent un traitement approprié, parfois même une nouvelle intervention chirurgicale. Certaines complications peuvent laisser des séquelles aux conséquences fonctionnelles graves et définitives .
Quelques risques sont propres à cette chirurgie :
- Des troubles de la sensibilité dans le membre inférieur (engourdissements), qui peuvent réapparaître ou s’accentuer
- Le risque de paralysie des membres inférieurs est possible mais exceptionnel.
- Le risque d’une paralysie partielle ou totale d’un segment musculaire (au niveau du pied le plus souvent) existe. Ceci peut être temporaire mais malheureusement aussi définitif.
- La survenue d’un hématome rachidien peut causer une paralysie nerveuse motrice, sensitive et des fonctions sphinctériennes urinaires et anales et nécessiter une ré-intervention en urgence.
- Le risque de fuite du liquide céphalo-rachidien. Cette complication peut survenir lorsque les méninges sont déchirées pendant l’intervention, même si elles sont recousues et étanchéifiées.
- Comme toute opération comportant une greffe osseuse (une arthrodèse), il existe un risque de non consolidation
- (pseudarthrose) d’autant plus fréquent que certains facteurs sont présents: diabète, artérite, tabagisme, alcool.
- Le risque d’infection du site opératoire est élevé dans ce type de chirurgie, c’est à nouveau souligner la nécessité de se mobiliser rapidement après l’intervention, il faut éviter de rester sur le dos c’est à dire sur la cicatrice. En cas d’infection une ré-intervention sera nécessaire, ainsi qu’un traitement par antibiotiques.
- Des risques exceptionnels existent, comme la blessure d’un gros vaisseau abdominal (veine cave ou aorte) pouvant causer une hémorragie importante voir le décès.
L'HOSPITALISATION
La durée habituelle de l’hospitalisation pour une intervention de laminectomienon compliquée est de 3 à 7 jours. Votre arrivée à la clinique est prévue la veille ou le matin de l’intervention. Vous devrez être à jeun à partir de 8h le matin. Il faut vous munir de l’ensemble de vos documents médicaux, notamment votre scanner et ou IRM et vos radiographies de la colonne vertébrale, même si elles sont anciennes. Munissez-vous de vos traitements habituels et des dernières ordonnances.
Si vous êtes fumeur, il vous est fortement recommandé de diminuer ou d’arrêter votre consommation les jours précédents l’intervention.
Avant l’intervention, vous devrez prendre une douche à l’aide d’un savon antiseptique (Bétadine®). Avant d’aller au
bloc opératoire, vous recevrez généralement une prémédication.
Après l’intervention, vous resterez 1 à 3 heures en
salle de réveil où une surveillance étroite est effectuée et le protocole antidouleur mis en place. Dès votre réveil,
vous recevrez des médications antidouleur par perfusion. Le jour de l’intervention, vous resterez couché ainsi que la
première nuit. Vous pourrez dormir sur le dos ou sur le coté si cela est votre habitude, mais pas sur le ventre.
Il ne
faut pas vous asseoir ni vous lever avant le lendemain. Un oreiller est autorisé et vous pourrez relever légèrement la
tête du lit. Vous pourrez boire et manger quelques heures après l’intervention. Le personnel vous aidera pour vos
besoins ; s’il vous est impossible d’uriner en position couchée, vous pourrez être assis ou levé mais ne le tentez pas
sans l’aide du personnel.
La douleur post opératoire est normalementsupportable. Il s’agit surtout d’une gêne au niveau de la cicatrice.
Vous recevrez tous les antalgiques nécessaires. Un drain est parfois mis en place durant l’intervention pour éviter la
survenue d’un hématome. Il ne vous gênera pas ou peu et sera enlevé sans douleur au 2ème ou 3ème jour.
Dès le lendemain de l’intervention, vous serez levé avec l’aide du kinésithérapeute ou des infirmières qui vous
indiqueront comment éviter les gestes dangereux pour votre dos. Vous pourrez faire votre toilette au lavabo et vous
asseoir sur une chaise pour le petit déjeuner. Il ne faut pas s’asseoir sur le lit. La perfusion est généralement
enlevée dès le premier matin et remplacée par des cachets contre la douleur.
Il est assez habituel que des douleurs ou des fourmillements (paresthésies) surviennent dans le territoire du nerf sciatique le surlendemain de l’intervention, moins importantes qu’auparavant, elles sont dues à l’œdème postopératoire et cèdent à la prise d’anti-inflammatoires. Les jours suivants, vous constaterez que votre autonomie s’élargie rapidement, vous permettant de vous déplacer dans les couloirs, de prendre l’ascenseur puis l’escalier. Le kinésithérapeute passera vous voir quotidiennement pour vous montrer les « bons gestes » et quelques exercices d’assouplissement.
La sortie est habituellement prévue entre J3 et J7 en fonction de votre autonomie et de la lourdeur du geste. Le retour peut se faire en voiture particulière en se tenant assis. Il ne faut pas chercher à s’allonger dans la voiture mais plutôt redresser le siège. Si vous habitez loin de la clinique il est préférable de demander une ambulance.
Une ordonnance vous sera délivrée pour faire enlever les fils par une infirmière à domicile deux semaine après l’intervention. Une fois les fils enlevés, vous pourrez prendre un bain en vous méfiant des baignoires profondes dont il est difficile de sortir. Une autre ordonnance de médicaments vous permettra de poursuivre le traitement commencé à la clinique. Les antalgiques ne sont pas obligatoires et doivent être adaptés à votre douleur.
L’arrêt de travail nécessaire est variable, de 6 semaines à 12 semaines selon le geste réalisé et votre profession. Vous aurez un rendez-vous pour une consultation de contrôle 4 à 5 semaines après l’intervention.